
在抗病毒治疗的过程中,A友们肯定反复听到医生们讲:抗病毒药一定要按时按量吃,如果吃吃停停,可能会产生耐药。到底吃药和耐药之间是什么关系呢?今天我们一起来细细扒一扒。
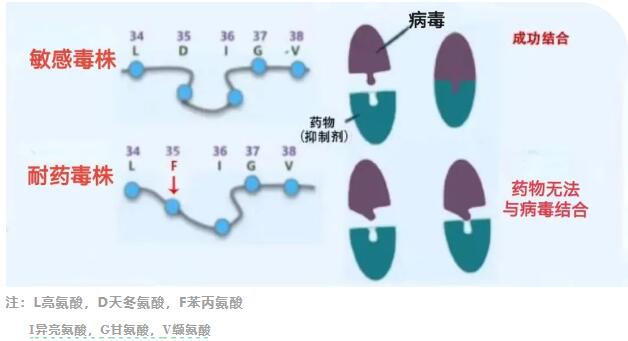
如上图所示,敏感毒株代表着对药物敏感的病毒结构(就像是拼图中的凸起),药物的特殊结构(就像是能和它匹配的凹槽)能和它成功结合,这样就把病毒控制住了。如果病毒的基因发生突变(标记为35的氨基酸发生了突变,刚好是药物起作用的地方),就会成为突变的蛋白,这样一来,病毒的结构发生了变化(就像换了一块拼图),原来的药物却没有变,药物就没有办法和病毒蛋白结合了。这就是从微观角度来理解的耐药。
病毒什么情况下会突变
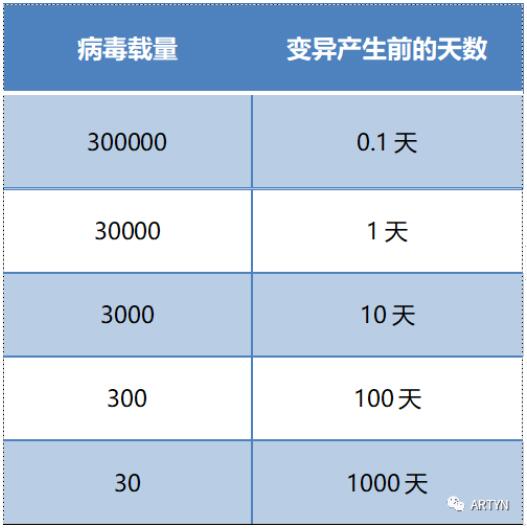
HIV病毒频发突变的主要原因在于逆转录酶固有的高频突变和逆转录过程中缺乏“纠错功能”。一句话,高速复制的HIV病毒本身就容易突变(可以理解为"复制出错")。如果不服药的话,每天产生1010~1012(上百亿)个新病毒,在病毒的高速复制过程中,高频率突变在很短时间内随时发生,研究发现:病毒载量越高,发生突变所需的时间越短。如下图所示,如果体内病毒载量是3万拷贝/毫升,高速复制之下一天之内这些病毒就可能出现突变;如果病毒载量为30拷贝/毫升,那么要1000天才会发生突变。注意哦,这个数字只是一个统计的概率,并不代表每个人都一样。需要强调的是:这里的突变不代表就一定发生耐药,而一些重要位置的突变会导致耐药!
病毒突变在什么情况下会变成耐药
显而易见,病毒突变是HIV发生耐药的根源,如果突变发生在药物靶点(主要突变),则抗病毒治疗药物敏感性降低,发生于次要的非药物靶点(附属突变)可增强病毒适应性,同时,这样的病毒在身体内存活并大量复制,就会导致耐药。简单总结,耐药产生需要的条件是:突变→主要突变→耐药毒株存活→大量复制→耐药。
服药依从性、基因突变与耐药的关系
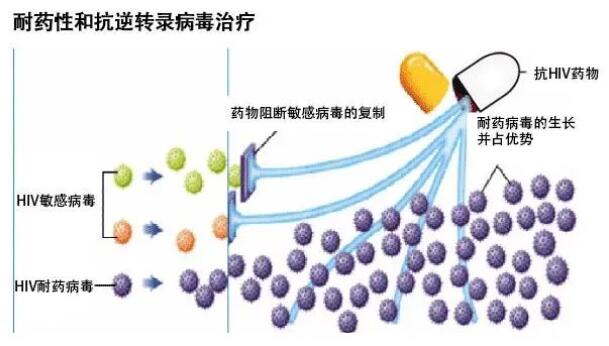
根据调查显示:艾滋病与其他慢性疾病的最大区别在于需要极高的依从性,如糖尿病、高血压患者具有80%以上的服药(治疗)依从性大多就可稳定病情,但艾滋病抗病毒治疗需要至少95%以上的依从性(如果服用的是一天一次的药物,一个月漏服一次依从性就只有96.7%了)。具体来说:如果偶尔忘记吃一次降糖药,产生的后果可能是当天血糖升高,但是只要及时将降糖药吃上,血糖很快就可以得到控制;然而,漏服了艾滋病抗病毒治疗的药物,身体里药物浓度不够,病毒就趁机大量复制,进而容易产生病毒突变。HIV非常狡猾,在药物浓度不够的情况下,它就变本加厉往不受药物控制的方向变异。如果漏服药的情况频繁发生,那么耐药病毒就可能存活下来并大量复制,变成占优势的病毒,最终产生耐药(如上图所示)。
了解了以上几个概念后,我们就能更深刻地理解艾滋病抗病毒治疗服药依从性的重要性了。
总结一下,由于HIV结构的特殊性,容易发生突变,病毒载量越高,变异越容易发生,也就是说,即使不服用抗病毒治疗药物,也可能会产生耐药突变,但是因为没有服药,耐药毒株就没有机会大量生长,还是野生毒株为主。服用抗病毒药物以后,如果病毒载量被持续控制到检测不到的水平(比如50个以下,即完全被抑制),理论上就不会产生耐药突变;如果存在漏服、不准时、数量不对等服药不规律的情况,病毒更容易产生耐药性。
需要注意的是,耐药一旦发生,就不会消失。有的A友可能在第一次耐药检测的对某一类耐药了,停药一段时间后再一次检测,原来的耐药检测不出来了。这并不意味着耐药消失了,是因为A友停药一旦超过四个星期,野生毒株开始疯长,把耐药毒株淹没了,因此检测不出来。除非有A友一开始就感染的耐药毒株,那么停药后反弹的也是耐药毒株,也能够被检测出耐药。因此,A友们需要注意,耐药是一种不可逆的情况,一定要按时按量服药,减少耐药发生的可能。
有的A友看完这些内容可能会担心起来,“我昨天忘记吃一次药了,是不是就会耐药?”这样又过于紧张了。耐药并不是漏一次、延后一次就会发生,而是多次不规律服药慢慢累积造成的。临床上,发生耐药的患者比例为 10%~15%,可见,大部分患者是能保持良好治疗效果的,大部分的耐药发生还是因为依从性不好。如果发生耐药,A友是感受不到的,必须通过病毒载量检测加上耐药检测才能知晓。
一旦发生耐药,最先体现的是病毒载量反弹,继而发生CD4细胞计数下降。因此,A友需要在治疗期间定期到治疗点随访,通过常规检测评估治疗效果。
结语
本文主要介绍了HIV耐药与病毒本身特征、个人服药依从性的关系,除此之外,不同的抗病毒治疗药物本身耐药的发生率和风险不同,就A友个人而言,服药依从性、药物在体内的吸收和代谢、是否有机会性感染、是不是在服用其他药物等等都会影响到病载控制和耐药。在小编看来,A友可以不用焦虑会不会耐药或者什么时候出现耐药,重要的是按时按量认真服药,按时随访,主动关注自己的治疗效果。如果病毒能够保持抑制的话,并不需要担心耐药;如果病毒数量反弹(病毒载量大于200),就需要多加关注,医生会和你讨论后续治疗的注意事项,包括耐药的可能和抗病毒治疗方案的调整。
-END-






